Попытки частной медицины включиться в российскую систему здравоохранения
0Нежелание государства допускать «чужаков» к бюджетным и страховым средствам и неумение создать условия для притока инвестиций
Попытки частной медицины включиться в российскую систему здравоохранения наталкиваются на нежелание государства допускать «чужаков» к бюджетным и страховым средствам и неумение создать условия для притока инвестиций
В мире существует немало моделей систем здравоохранения, различающихся как по способам организации предоставления населению медицинской помощи, так и по уровню эффективности. Полтора десятка лет назад в качестве образца для реформирования хронически нездорового российского здравоохранения была выбрана одна из распространенных моделей, применяемая во многих европейских странах. Схематически ее можно описать как страховую медицину с сохранением частичного бюджетного финансирования, направляемого в первую очередь на проведение профилактических мероприятий и лечение социально значимых заболеваний. Остальные услуги населению в рамках страховой медицины предоставляются лечебными учреждениями всех форм собственности – государственными, муниципальными, ведомственными и частными. По идее все они должны быть равны.
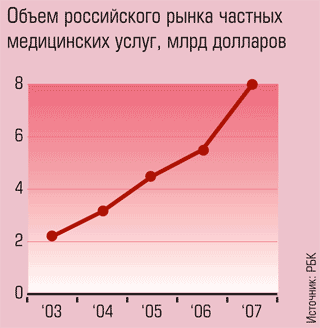
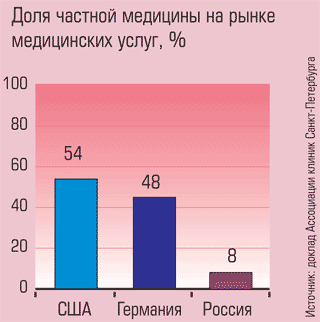
На деле пока получается иначе. Игнорировать быстрорастущую частную медицину все труднее: на конец 2007 года, по оценке РБК, объем медицинских услуг в коммерческом секторе превысил 8 млрд долларов против 39 млрд в государственном здравоохранении. Но «большой брат» практически не замечает частных клиник, зачастую даже забывая включить негосударственные лечебные учреждения в статистические отчеты, не говоря о государственных целевых программах. Как указывается в обзоре, подготовленном специалистами из «РОСНО-МС», только 183 из 30 тыс. действующих в России частных клиник участвовали в прошлом году в выполнении государственного заказа.
О причинах государственного высокомерия и возможных путях его преодоления шла речь на организованном Ассоциацией клиник Санкт-Петербурга Петербургском медицинском форуме «Частная медицина России: проблемы и пути развития», впервые прошедшем в начале июня в Петербурге. Как выяснилось в ходе мероприятия, проблемой выравнивания условий для ЛУ всех форм собственности вплотную занялась Федеральная антимонопольная служба, что дает надежду на постепенное сближение реформируемого российского здравоохранения с его идеальным образом.
Тариф в убыток
Первая и наиболее логичная форма интеграции коммерческой медицины в систему здравоохранения – сотрудничество в рамках обязательного медицинского страхования (ОМС). Но коммерческих ЛУ, включенных в систему ОМС, крайне мало (например, в Петербурге это всего 31 из почти тысячи частных клиник).
Причина медленного взаимопроникновения кроется в первую очередь в несправедливом тарифе ОМС на медицинские услуги: в него не включены затраты на содержание и ремонт зданий, на обслуживание и замену оборудования, которые возмещаются государственным и муниципальным ЛУ напрямую из соответствующего бюджета.
«За 18 лет существования страховой медицины в России никто не удосужился посчитать реальную стоимость медицинских услуг. Тарифы ОМС являются не реальной оценкой себестоимости, а вымыслом, причем вымыслом с занижением суммы затрат, что не дает частным клиникам включаться в систему ОМС», – констатирует начальник управления контроля социальной сферы и торговли ФАС РФ Тимофей Нижегородцев. Тем не менее утверждать, что система ОМС вовсе не интересует коммерческие медучреждения, было бы неверно. Напомним, что две петербургские клиники – многопрофильная «Скандинавия» и специализированная «КардиоКлиника» – год назад защитили право частных ЛУ быть включенными в систему обязательного страхования. Во многом это был имиджевый шаг – «Скандинавия», ориентированная на достаточно состоятельных пациентов, в систему ОМС так и не вошла. «КардиоКлиника» приняла половинчатое решение – выделить для пациентов с полисом ОМС один день в неделю и ограничиться предоставлением консультаций, так как другие виды деятельности (проведение специализированных диагностических исследований, операций) из фонда ОМС не оплачиваются.
Безусловная заслуга первопроходцев в том, что они открыли двери немногочисленным игрокам рынка медицинских услуг, для которых участие в ОМС является коммерчески привлекательным. Это могут быть небольшие ЛУ, имеющие дополнительные источники финансовой поддержки (например, медцентры, организуемые товариществами в коттеджных поселках). Или клиники, возмещающие выпадающую из тарифа часть затрат за счет предложения пациенту дополнительных услуг (скажем, палат повышенной комфортности). Или медицинские учреждения, работающие на высококонкурентных рынках, для которых загрузка мощностей и стабильный оборот оказывается важнее высокой рентабельности.
Но территориальный фонд ОМС и городские власти не спешат распахивать двери обязательного медицинского страхования перед частными учреждениями, по традиции рассматривая страховые средства как один из источников сметного финансирования «своих» ЛУ. «Сейчас пытаются включиться в систему ОМС биохимические лаборатории. Но Комитет по здравоохранению отказывает им по различным формальным поводам. Истинная причина, думаю, в том, что в Петербурге диагностический рынок достаточно насыщен, в том числе за счет муниципальных и государственных мощностей, а средства, выделяемые из фонда ОМС, ограничены», – рассуждает юрисконсульт Ассоциации клиник Петербурга Сергей Казарцев.
Коммерческие ЛУ без судов и проблем входят в систему ОМС лишь в том случае, если у муниципальных клиник недостает мощностей для обеспечения населения медпомощью в полном объеме. Как рассказал заместитель председателя петербургского Комитета по здравоохранению Фарит Кадыров, после того как губернатор Валентина Матвиенко распорядилась сократить очередь пенсионеров на зубопротезирование за счет городского бюджета, пришлось привлечь два десятка частных стоматологических клиник. Все участники городской программы решили также присоединиться к системе ОМС, в рамках которой оплачивается лечение зубов. Интересы совпали: государственные мощности оказались не в состоянии «переварить» горзаказ, а частные стоматологии в условиях самого конкурентного из медицинских рынков были рады работать на грани рентабельности.
Комитет и пустота
Другая возможность включиться в общероссийскую систему здравоохранения – посредством выполнения государственных заказов – гораздо более интересна коммерческим ЛУ, так как в данном формате сотрудничества на медицинские услуги может быть установлена справедливая цена. Многие клиники охотно участвовали бы в тендерах и конкурсах на размещение госзаказа. Но фокус в том, что конкурсы и тендеры по медицинской тематике проводятся крайне редко. В федеральном законе «О размещении заказов на поставки товаров, выполнение работ, оказание услуг для государственных и муниципальных нужд» присутствует некая «дырочка», позволяющая государству избегать конкуренции за бюджетные средства. Деньги направляются напрямую подведомственным ЛУ и рассматриваются как сметное финансирование. Исключение, как и в случае в ОМС, делается, когда государственная медицина не справляется с объемом работ.
«В Петербурге есть положительный прецедент, когда, исчерпав возможности муниципальных и федеральных ЛУ по оказанию услуги гемодиализа, мы были вынуждены объявить конкурс среди коммерческих клиник. Цена, установленная для победителя конкурса, коммерческого центра гемодиализа, была примерно в полтора раза выше, чем для государственных ЛУ, так как включала все реальные затраты. К слову, Счетная палата СПб признала наши аргументы необоснованными, но, к счастью, не последовало никаких указаний о нецелевом расходовании средств», – рассказывает Фарит Кадыров.
По той же причине петербургские власти были вынуждены объявить тендер год назад, когда из городского бюджета впервые было выделено 50 млн рублей на программу экстракорпорального оплодотворения (ЭКО). Городских клиник, умеющих зачинать детей в пробирке, на тот момент не было, пришлось бросить клич среди представителей частной медицины. Победителями конкурса стали клиники «Ава-Петер» и «Международный центр репродуктивной медицины», показавшие очень высокий результат – около 45% наступивших беременностей. В 2008 году город выделил еще больше средств на поправление репродуктивного здоровья населения – 57 млн рублей. Но ситуация изменилась кардинально. Весной были открыты два государственных специализированных учреждения – на базе Мариинской больницы и Центр планирования семьи и репродукции. Они и получили в рамках сметы львиную долю бюджетных средств (на конкурсной основе распределено всего около 10 млн рублей).
Те факты, что в первые годы работы эффективность центров репродукции, как правило, крайне низка, а также то, что показатели прошлогодних участников программы намного выше средних по России, во внимание приняты не были. Руководство Комитета по здравоохранению не скрывает, что приоритетом при делении бюджетного «пирога» является загрузка государственных мощностей. Женщины, стоящие в очереди на ЭКО, оказались лишенными выбора: хочешь получить услугу бесплатно – иди туда, куда пошлет государство.
К слову, в соседней Финляндии, где репродуктивные технологии очень развиты, система социального страхового финансирования привязана к пациенту, а не к конкретной государственной клинике. То есть пациентка может обратиться в государственную клинику и, дождавшись очереди, получить услугу бесплатно. А может выбрать частную клинику и пройти ту же процедуру без очереди и в более комфортных условиях, заплатив разницу между ценой по прейскуранту клиники и суммой, компенсируемой государственным страховым фондом. Можно сказать, сам пациент выступает в роли «заказчика», поощряя здоровую конкуренцию на рынке медицинских услуг. В России, напротив, принцип сметного финансирования позволяет государственным ЛУ не слишком концентрироваться на результативности собственной деятельности.
Федеральный калькулятор
Основной аргумент, которым пользуются противники включения частных ЛУ в единую систему здравоохранения, звучит следующим образом. Коммерческие клиники не желают работать по установленным тарифам, а потому, включив их в ОМС и госзаказы, пришлось бы либо повышать расценки (а значит – и траты из бюджетов), либо предлагать пациентам самостоятельно доплачивать за удовольствие лечиться в комфортных условиях (что ставит их в неравные условия и нарушает конституционное право на гарантированную медицинскую помощь).
Аргумент вроде бы убедительный – от благих пожеланий сделать, как в Европе, в бюджете денег не прибавится. Но довод перестает действовать в тех случаях, когда частные клиники высказывают готовность работать по тарифам ОМС и ценам госзаказов. Особенно если коммерческие ЛУ гарантируют более эффективное расходование государственных средств (пример ЭКО) и даже, как ни удивительно, готовы выставить более низкий «ценник».
Яркий пример, приводимый медиками частных клиник, касается ангиопластики – технологии, применяемой при болезнях сердца, позволяющей преодолеть сужение сосудов с помощью специального внутрисосудистого протеза. На выполнение этой медицинской манипуляции ежегодно выделяются квоты в рамках федеральной и городской программ оказания высокотехнологичной помощи. Из городского бюджета Петербурга ЛУ возмещается 120 тыс. рублей, из федерального – 214 тыс. рублей.
«Почему такая разница в ценах, не знаю. Но очевидно, что федеральные расценки завышены. В цену включена сама операция и один обычный стент, закупочная цена которого составляет 24−28 тыс. рублей. В целом затраты на расходные материалы при выполнении ангиопластики не превышают 50 тыс. рублей. Если посчитать и трудозатраты, и количество материалов, и расходы на однодневное пребывание в палате интенсивной терапии после операции, в нашей клинике получается 124 тыс. рублей. У федералов почему-то вышло почти вдвое больше», – поясняет директор «КардиоКлиники» Надежда Алексеева.
Понятно, что при таком щедром финансировании клиника была бы не против побороться за участие в федеральной и даже более экономной городской программе. И даже сделала слабую попытку отстоять свое право.
«Обратившись в Росздравнадзор, мы выяснили, что для включения в программу нужно оформить отдельную лицензию на высокие технологии. Абсурд: у нас есть лицензии на хирургию, анестезиологию, рентгенологию, на основе которых мы и работаем с разрешения Росздравнадзора. Но вот чтобы выполнять те же самые манипуляции за счет бюджетных средств, надо получить еще одну лицензию. Чтобы ее получить, необходимо выполнить список рекомендаций на 12 листах, которые явно были написаны под большие государственные многопрофильные центры. В него включено в качестве обязательного такое оборудование, которое нашей небольшой узкоспециализированной клинике ни к чему. То есть лечить людей мы можем, а на квоты претендовать права не имеем», – рассказывает Надежда Алексеева.
Партнерство без правил
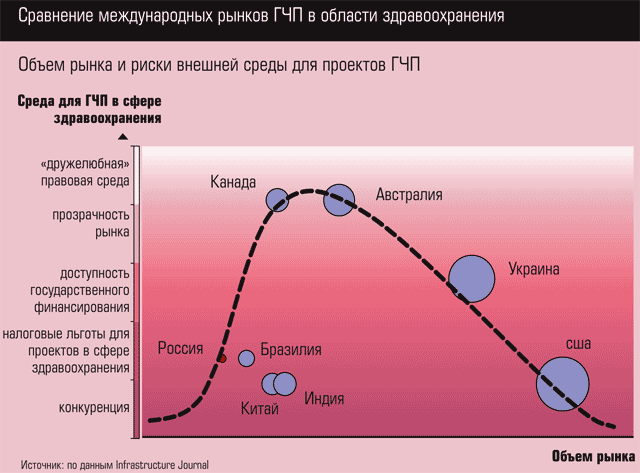
«Высшей формой» сближения бизнеса и государства, наверное, является государственно-частное партнерство. Способ взаимодействия, позволяющий одной стороне снизить бюджетную нагрузку, а другой – политические и экономические риски, широко применяется в здравоохранении Великобритании, Ирландии, Италии и других стран Европы. Но – не в России. Одна из предпосылок для возникновения государственно-частного симбиоза налицо – бизнес наконец начал присматриваться к медицине как к инвестиционно привлекательной сфере. Но второе обязательное условие остается невыполненным – правовая база для создания ГЧП в здравоохранении пока «сырая».
«Участники государственно-частных проектов в России пока не слишком юридически защищены. В здравоохранении ситуация осложняется тем, что в этой сфере не работает законодательство о создании концессий. С другой стороны, пакет законов о здравоохранении и предоставлении медицинской помощи населению не регламентирует участие частного инвестора», – поясняет Денис Назаров, специалист московской компании «Грант Торнтон», выступающей консультантом проекта строительства нижегородского онкологического научного центра в форме ГЧП.
По словам Назарова, проект, инициированный предпринимателями и научными кругами Нижнего Новгорода, сможет изменить всю концепцию онкологии в России, так как предусматривает внедрение инновационной технологии лечения. Бизнес готов вложить в строительство центра около четверти необходимых средств (4,6 млрд рублей). Однако остается неясным, каким образом могут быть оформлены отношения государства и инвестора.
«Вопрос в том, что ни в одной стране онкоклиника не бывает прибыльным объектом, так как стоимость оборудования и расходных материалов очень высока. Смысл ГЧП в том, что частный инвестор построит и станет эффективно эксплуатировать клинику, а государство будет оплачивать ему заказ по тарифу, в который помимо текущих расходов заложен возврат инвестиций. Но для осуществления этого варианта взаимодействия пришлось бы внести поправки как минимум в три федеральных закона», – поясняет собеседник.
Пожалуй, единственный в стране пример полного совпадения интересов бизнеса и государства – строительство перинатального центра в Казани. Приятно, что проект имеет питерские корни, он затеян российским представительством финской сети клиник «Ава-Петер». Бизнесу принадлежит 51% в созданном предприятии («Ава-Петер» и Всемирный банк вложат 13,4 млрд долларов), администрации Казани, предоставившей землю и здание, – остальное.
Однако эксперты отмечают, что этот пример практически не поддается тиражированию: в данном случае успех обусловлен субъективным фактором, а именно – высокой заинтересованностью в проекте властей Татарстана. Тем более что, несмотря на мощный административный ресурс, вопрос возврата инвестиций проработан не полностью.
«Предполагается, что государство в лице республиканских властей выступит заказчиком по оказанию высокотехнологичной помощи, родовспоможению, репродуктивным технологиям. Но как будет оказываться поликлиническая и амбулаторная помощь в рамках ОМС, учитывая неудовлетворительно низкий тариф, пока неясно», – говорит один из руководителей петербургского участника проекта Алексей Власов.
Таким образом, единственный путь сближения, по которому государство, казалось бы, должно идти охотно (ведь речь не о дележе бюджетных средств, а о притоке частных инвестиций), на деле остается непроторенным. Не умея предложить бизнесу ясные и четкие правила сотрудничества, правительство в очередной раз отодвигает реформу системы здравоохранения.
«Эксперт Северо-Запад» №25 (373) 23 июня 2008, Елена Денисенко


Обсуждение
В настоящий момент комментариев к данной статье нет.
Вы можете добавить свой комментарий, который будет доступен на сайте после проверки